Ст. Николов 1, Е. Титянова 1,2, П. Попов 1,2, С. Чернинкова 3, С. Каракънева 2, K. Генова 4
¹ Медицински Факултет на Софийски Университет „Св. Климент Охридски“ – София,
2 Клиника „Функционална диагностика на нервната система“, Военномедицинска академия – София,
3 Клиника по неврология, Университетска болница „Александровска“ – София,
4 M-TEX Отделение по образна диагностика, УМБАЛСМ „Пирогов“ – София
Цел: да се демонстрират диагностичните възможности на мултимодалната 2D/3D/4D невро-офталмо-сонография при болен със слепота и синдром на Шарл Боне след хронична взривна очна травма.
Клиничен случай и методи: Изследван е мъж на 31 години, страдащ от зрителни халюцинации на фона на амавроза след преживяна взривна травма на 17-годишна възраст, последвана от множество операции и различни лечебни процедури. Проведено е паралелно изследване с мултимодална 2D/3D/4D невросонография, електроенцефалография (ЕЕГ), зрителни евокирани потенциали и магнитнорезонансна томография (МРТ) на мозъка.
Резултати: Невроофталмологичният статус установява травматични поражения на очите с дългогодишна давност и практическа слепота. Дясното око е със състояние след витректомия и корнеална левкома, а левият булб е с фтиза. Не се визуализират очните дъна. Мултимодалното ултразвуково 2D/3D/4D изобразяване установява тежка деформация на очната ябълка, отлепване на ретината и атрофия на зрителния нерв вляво. Десният булб е с нормални размери, но анехогенен поради изпълването му със силикон, което не позволява визуализиране на лещата, оптичния диск и зрителния нерв. Двете офталмични артерии и вени са с нормални сонографни показатели. Репетитивната ЕЕГ- фотостимулация и изследването на зрителните евокирани потенциали се асоциира с поява на елементарни цветни халюцинации (синдром на Шарл Боне). Посочените резултати корелират с данните от невроизобразяващото МРТ изследване, което потвърждаваа наличието на тежка деформация на очните булби, двустранна атрофия на зрителни нерви и нормален окципитален кортекс.
Обсъждане: Мултимодалното ултразвуково изследване е високо информативен неинвазивен метод за скрининг и диагноза на хронични очни увреждания след взривна травма.
Ключови думи: взривна очна травма, невросонография, синдром на Шарл Боне.
* Първа постерна награда на 16-я Световен форум по невросонология на Световната федерация по неврология, 17–20 октомври 2013 г., София.
Синдромът на Шарл Боне е състояние, при което пациенти с нормална психика, но с изгубено зрение, имат зрителни халюцинации [2]. Той е описан за пръв път от швейцарския писател и натуралист Шарл Боне през 1760 г. [8].
Визуалните халюцинациите се дефинират като перцепция на предмет или въздействие при липса на външно дразнене и се наблюдават у хора с различни психични, неврологични и/или офталмологични отклонения [13]. Те се разграничават от визуалните илюзии, при които има външен стимул, но образът е променен – по големина (микропсия или макропсия), форма (дисморфопсия или метаморфопсия), позициониране (телопсия), брой на образите, цвят и др. Отделни са палинопсиите, при които визуалният образ персистира или се появява отново след преустановяване на възбудния стимул, най-често при различни психологични състояния [9].
Зрителните халюцинации биват прости (фотопсии, скотоми, обикновени цветни форми) и сложни (различни образи, лица) [6]. Причините за тяхното възникване са разнообразни – от различни психози, делири, деменции до състояния с неуточнена етиология и патогенеза при увреда на зрителния анализатор, към които се причислява синдромът на Шарл Боне [2, 5, 13]. Съвременни изследвания с функционална магнитнорезонансна томография (фМРТ) на мозъка хвърлят известна светлина върху тяхната патогенеза, която и досега остава непълно изяснена [4].
През последните години невро-офталмо-сонологията се прилага като бърз и високо информативен метод за изобразяване на нормални и болестно променени очни структури, което спомага за диференцирането на офталмологични от невроофталмологични симптоми и синдроми [1, 14].
Настоящото проучване цели да се демонстрират диагностичните възможности на мултимодалното 2D/3D/4D ултразвуково изобразяване на очните структури след преживяна взривна травма, причинила слепота и зрителни халюцинации.
Клиничен случай и методики
Изследван е 31-годишен мъж с амавроза след преживяна взривната травма на 17-годишна възраст (преди 14 години), когато буркан, пълен с барут, експлодира в дясната му ръка. Инцидентът причинява комбинирани наранявания и изгаряния по краката, ръцете, лицето и очните булбуси, както и набиване на множество стъклени частици по меките тъкани. В деня на злополуката се провежда спешна интервенция за екстракция на голяма част от тези частици в областта на очите. Два дни по-късно се установява тежка амблиопия на дясното око и амавроза вляво. След 3 месеца се провежда нова операция на дясното око за евакуиране на останала кръв и стъклени частици. Поради отлепване на ретината, очният булб се изпълва със силикон. Зрението на дясното око се възстановява слабо и преходно – за кратко време болният различавал предмети, силуети и някои цветове. Четири месеца по-късно се провежда нова операция в Белгия за отстраняване на останалите стъклени частици като отново десният булбус бива изпълван със силикон. През 2000 г. получава ново отлепване на ретината и процедурата със силикон се повтаря. Поради прогресивна загуба на зрението на дясното око през 2008 и 2009 г. са извършени експериментални имплантации на “Alloplant” в Русия с противоречиви резултати. От тогава до сега, пациентът е с практически двустранна слепота. Съобщава, че понякога има прости цветни халюцинации – вижда различни цветни кръгове в покой и след зрителни стимулации, които покриват критериите за синдром на Шарл Боне.
Проведени са паралелни клинични и невроофталмологични изследвания за оценка на неврологичния и зрителния дефицит. Приложена е мултимодална невро-офталмо-сонография 2D/3D/4D с изобразяване на структурите на стъкловидното тяло, зрителния нерв и папили и В-флоу изобразяване на кръвния ток в офталмичните артерии, вени и ретиналните съдове. Сонографните резултати са сравнени с образното изследване на главата и мозъка с магнитнорезонансна томография (МРТ).
За оценка на функционалната активност на мозъчната кора е извършено класическо електроенцефалографско изследване (ЕЕГ) с количествен бърз анализ по Фурие (FFT). Обработена и анализирана е мощността в алфа обхвата темпороокципитално след flash фотостимулация с честота 9 Hz за двете очи и за всяко око поотделно (след закриване на едното), като са обработвани по 30 s от конвенционалния запис. Проведено е изследване на зрителните предизвикани потенциали (ЗПП) след посменна монокуларна стимулация с шахматен патерн и отвеждания от окципиталната кора при стандартни параметри на регистриращата апаратура.
Резултати
Клинично изследване. Неврологичното изследване установява амавроза при двустранна видима увреда на очните ябълки и зрителните нерви без други патологични отклонения от страна на неврологичния статус (фиг. 1).
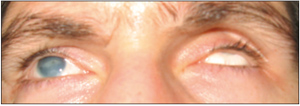
Фиг. 1. Външен изглед на очите. Роговична левкома вдясно и фтиза на булба вляво.
Невроофталмологичното изследване установява:
Дясно око: VOD=0; Преден очен сегмент – плътна нехомогенна левкома на роговицата, неравномерно дълбока предна камера. Други детайли от преден очен сегмент и очно дъно не се визуализурат.
Ляво око: VOS=0; Преден очен сегмент – плътна левкома на роговицата, атрофия (phthisis) на булба.
Мултимодалното невро-офталмо-сонологично проучване показва нормално изобразяване на магистралните, офталмичните и базалните мозъчни артерии и вени. Лявото стъкловидно тяло е тежко деформирано, с хронично отлепване на ретината и атрофия на оптичния нерв. Десният очен булб е с окръглена форма и анехогенен. Поради изпълването му със силикон, който предизвиква засенчващ ефект, лещата, оптичният диск и зрителният нерв не се изобразяват (фиг. 2).
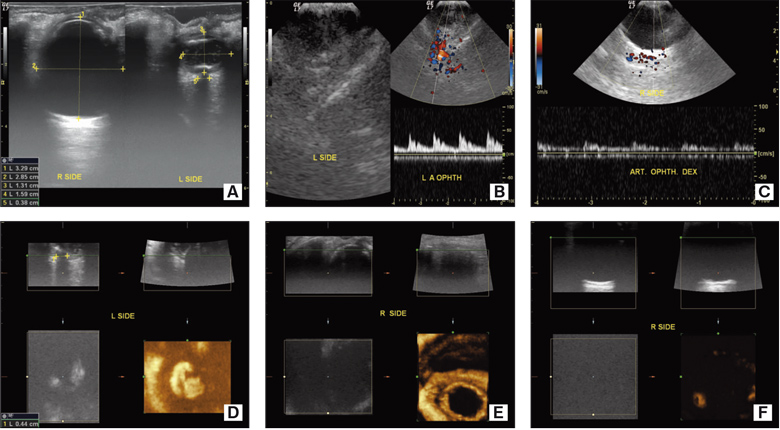
Фиг. 2. Мултимодална невро-офталмо-сонография на орбитите. B mode на двата очни булба (А); Нормални сонографни показатели на офталмичните артерии и вени (B, C); Тежка деформация на лявото око с отлепване на ретината и атрофия на оптичния нерв (D); Анехогенен десен очен булб поради изпълването му със силикон. Десният зрителен нерв не се визуализира (E, F).
Магнитнорезонансната томография на мозъка установява нормален мозъчен паренхим, мозъчна кора и очни мускули. Налице е двустранна атрофия на зрителните нерви, тежка деформирация на лявото око и запълнен със силикон десен очен булб (фиг. 3).
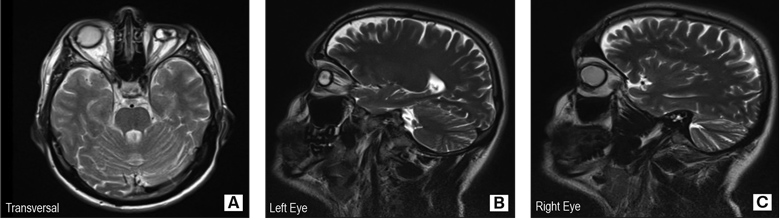
Фиг. 3. МРТ на главата. Нормално изобразяване на мозъчния паренхим, очни мускули и зрителна кора (А). Двустранна атрофия на зрителния нерв, деформация на ляво око (В) и изпълване със силикон на дясното око (С).
FFT анализът на ЕЕГ установява пик на мощността на основната (алфа) активност в 8.8 Hz. Преди фотостимулацията е налице незначима асиметрия в алфа мощността, която е по-голяма в дясната мозъчна хемисфера. При двустранна интермитентна фотостимулация (9 Hz) се регистрира значимо снижаване на алфа мощността темпороокципитално, по-изразено за лявата темпороокципитална кора. Посменната монокуларна фотостимулация установява значимо отслабване на алфа мощността двустранно, по-изразено в лявата темпороокципитална област по време на стимулиране на дясното око. Изследването се асоциира с поява на елементарни зрителни халюцинации (цветни кръгове) в края на фотостимулацията и персистиращи минути след преустановяването й (фиг. 4).

Фиг. 4. ЕЕГ с FFT. Фонова алфа активност с пик на мощността в 8.8 Hz. FFT преди фотостимулация (А). Асиметрия в алфа мощността, която е по-изразена в дясната мозъчна хемисфера. Двустранна интермитентна фотостимулация – значимо намаляне на алфа мощността темпороокципитално, по-изразено в ляво (B). Посменна фотостимулация – двустранно снижена алфа мощност, по-изразено в ляво темпороокципитално по време на десностранна фотостимулация (C, D). Пациентът споделя появата на цветни кръгове в края на стимулацията и минути след нея.
При изследване на зрителните предизвикани потенциали не се регистрира отговор от окципиталната кора.
Обсъждане
Настоящето проучване потвърждава, че ултразвуковото изследване е надежден, неинвазивен метод за скрининг и диагноза на морфологични изменения на очните структури, причинени от взривна травма [7]. Прилагането на мултимодална 2D/3D/4D сонография с В-флоу изобразяване на очното кръвоснабдяване повишава диагностичната стойност на рутинното В-скениране и дава допълнителна информация за топиката, тежестта и характеристиката на болестния процес и неговата васкуларизация [1, 14]. Проучването показва пълно съвпадение между ултразвуковото и МРТ изобразяване на очните структури при изследвания болен.
Паралелното прилагане на ЕЕГ и ЗПП дава допълнителна информация относно функционалните възможности на ретината, очните пътища и окципитална кора след преживяната травма. Независимо от практическата слепота, която се установява с невроофталмологичното изследване, при репетитивната фотостимулация се регистрира промяна в основната алфа активност на окципиталната мозъчната кора, която е значима в ляво темпороокципитално при стимулация на дясното око. Този електрофизиологичен критерий за светлинно въздействие върху зрителната кора ни дава основание да предполагаме наличието на макар и минимален функционален резерв на десния булб и зрителните пътища, което има значение за прогнозата на заболяването.
Патогенезата на елементарните зрителни халюцинации под форма на цветни кръгове в края на изследването и тяхното персистиране след преустановяване на стимулацията остава неясна. Болният е получавал многократно подобни преживявания след практическото си ослепяване, които е трудно да бъдат определени и патогенетично изяснени с използваните от нас методи. Наличието на известен ефект върху окципиталната кора при зрителни стимули върху дясното око ни дава основание да предполагаме, че вероятно те се генерират от увредената хомолатерална ретина.
Известно е, че халюцинациите при синдрома на Шарл Боне могат да варират в широк диапазон – от прости, повтарящи се цветни петна, до сложни цветни образи на хора и предмети. Пациентите съзнават, че образите не са реални и ясно ги описват по форма и локализация. Повечето автори приемат, че те са резултат от дееферентация поради отсъствие на зрителен импут към мозъчната кора. Тази хипотеза се подкрепя от експериментално проучване, показващо поява на подобни халюцинации и при здрави лица, лишени от светлина [10]. Функционалните МРТ изследвания при болни със синдром на Шарл Боне демонстрират наличието на реорганизирана невронна мрежа с висока активност във вентралната зрителна кора по време и извън периода на халюцинации [5, 11]. Според Santhouse и съавт. [12] посредством фМРТ е възможно да се състави спекулативна „карта“ на халюцинациите – приема се, че комплексните халюцинации кореспондират с увреди предимно на предната темпорална кора, активирането на gyrus fusiformis се асоциира с образи на лица, вентралният окципитален кортекс – с халюцинации на обекти и сцени, а париеталният лоб – с палиопсии и персеверационни образи. Елементарните прости халюцинации (под форма на линии, точки, светлинни кръгове и др.) се свързват с двустранна увреда на зрителните пътища от ретината до първичната зрителна кора и рядко възникват при увреди на асоциативните зрителни полета [3, 5].
В заключение, проучването демонстрира висока диагностична стойност на паралелното невро-офталмо-сонографно и електрофизиологично изследване при хронични очни увреждания след взривна травма. За изясняване на патогенезата на елементарните цветни халюцинациите, асоциирани с практическа слепота, известни като синдром на Шарл Боне, са необходими по-прецизни проучвания с използване на фМРТ.
КНИГОПИС
1. Титянова Е, Чернинкова С, Каракънева С. Четири-измерно (4D) ултразвуково изобразяване на зрителните нерви и папили. Невросонолография и мозъчна хемодинамика 5, 2009:13–16.
2. Fernandez A, Lichtshein G, Vieweg V. The Charles Bonnet syndrome: a review. J Nerv Ment Dis 185, 1997:195–200.
3. Feuer WJ, Folstein MF, Schein OD, Scott IU. Visual hallucinations in patients with retinal disease. Am J Ophthalmol 131, 2001:590.
4. Ffytche DH, Howard RJ, Brammer MJ, David A, Woodruff P, Williams S. The anatomy of conscious vision: an fMRI study of visual hallucinations. Nat Neurosci 8, 1998:738–742.
5. FineSmith R, Geller EB, Devinsky O. Simple Partial Epileptic Seizures and Their Nonepileptic Imitators. In: Kaplan PW, Fisher RS (eds). Imitators of Epilepsy. 2nd edition; New York: Demos Medical Publishing, 2005.
6. Fitzmaurice K, Vukicevic M. Butterflies and black lacy patterns: the prevalence and characteristics of Charles Bonnet hallucinations in an Australian population. Clinical and Experimental Ophthalmology 36, 2008:659–665.
7. Gay D, Horne ST, Perry J, Ritchie JV. Ultrasound triage of ocular blast injury in the military emergency department. Mil Med 177, 2012:174–178.
8. Hedges TR Jr. Charles Bonnet, his life, and his syndrome. Surv Ophthalmol 52, 2007:111–114.
9. Jackson ML, Ferencz J. Charles Bonnet syndrome: visual loss and hallucinations. CMAJ 181, 2009:175–176.
10. Merabet LB, Maguire D, Warde A, Alterescu K, Stickgold R, Pascual-Leone A. Visual hallucinations during prolonged blindfolding in sighted subjects. J Neuro-ophthalmol 24, 2004:109–113.
11. Osório Е, Bastos-Leite AJ, Brandão I. P-795 – Resting-state functional magnetic resonance imaging (fMRI) in charles bonnet syndrome. European Psychiatry 27, 2012: 1 (suppl 1).
12. Santhouse AM, Howard RJ, Ffytche DH. Visual hallucinatory syndromes and the anatomy of the brain. Brain 123, 2000:2055–2064.
13. Teeple R, Caplan J, Stern Th. Visual Hallucinations: Differential Diagnosis and Treatment. Prim Care Companion J Clin Psychiatry 11, 2009:26–32.
14. Titianova E, Cherninkova S, Karakaneva S, Stamenov B. Four-dimentional ultrasound imaging in neuro-ophthalmology. In: Perspectives in Medicine. New Trends in Neurosonology and Cerebral Hemodynamics – an Update 1, 2012:86–88.


